Triage: Wenn Leben gegen Leben bewertet werden muss
Hinweis:
Mit Beschluss vom 23. September 2025 gibt es zur Triage-Regelung eine neue Entscheidung. Das Bundesverfassungsgericht hat dies in einer Pressemitteilung vom 4. November 2025 veröffentlicht.
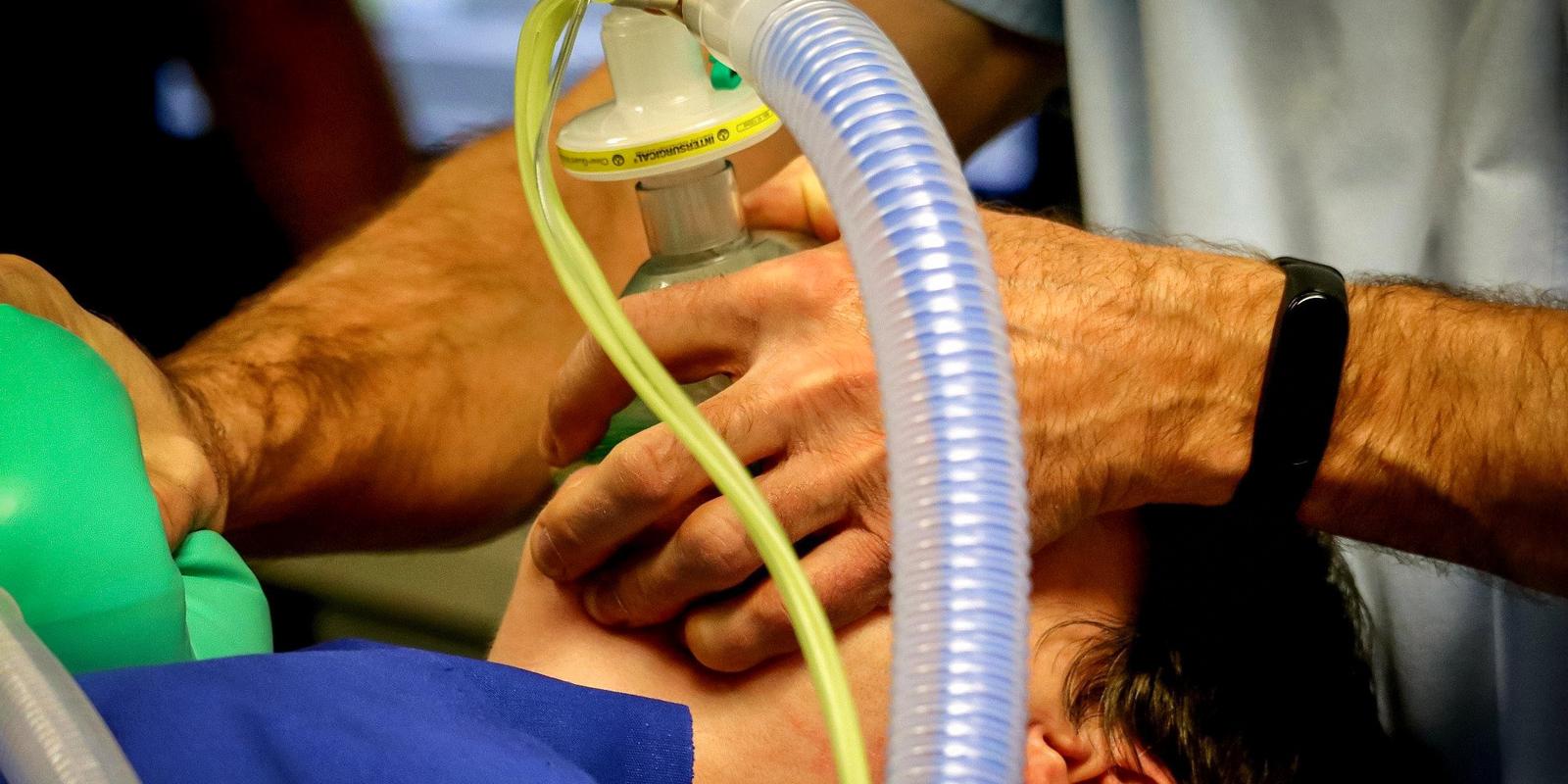
Wenn das Gesundheitssystem an seine Belastungsgrenze kommt, können in den Kliniken nicht mehr alle Menschen ideal intensivmedizinisch versorgt werden und die behandelnden Ärzte und Pfleger stehen vor schweren Entscheidungen, wen sie noch wie versorgen können. Diese Problematik ist bisher vor allem aus Katastrophensituationen und aus ärmeren Ländern bekannt.
Durch die Corona-Pandemie sind zwischenzeitlich aber auch die Gesundheitssysteme wohlhabenderer Länder in solch extreme Situationen gelangt. Im deutschen Gesundheitssystem ist die Lage aufgrund der Corona-Pandemie aktuell wieder extrem angespannt und es ist nicht auszuschließen, dass solche Entscheidungen zur Priorisierung der Behandlung von Patienten in naher Zukunft auch hierzulande getroffen werden müssen und eine so genannte „Triage“ notwendig wird.
Was bedeutet Triage?
In Ausnahmesituationen steht nicht für alle Menschen die notwendige medizinische Hilfe zur Verfügung. In dieser Situation muss dann entscheiden werden, wie möglichst viele Menschen angesichts knapper Ressourcen bestmöglich behandelt werden können und überleben können. Diese priorisierte Auswahl von Menschen mit dem genannten Ziel wird Triage (franz.: Sichtung, Sortierung, Auswahl) genannt.
Triage stellt den Versuch dar, in einer akuten Notsituation die unzureichenden Hilfsmöglichkeiten nach rationalen Kriterien zuzuteilen unter der Prämisse, so viele Leben wie möglich zu retten. Es handelt sich um die Frage, ob und wie Patienten mit ihrem Anrecht auf Behandlung bzw. Leben kategorisiert werden dürfen.
Weiche Triage
Bei einer weichen Triage verschlechtert sich die Versorgung der Menschen oder eine Behandlung wird verzögert – etwa weil der Rettungswagen mit einem Patienten keine Klinik mit einem freien Bett findet und stundenlang umherfahren muss.
Als Maßnahmen werden dann z.B. Operationen verschoben, Personal von den Normalstationen auf die Intensivstationen versetzt und Patienten aus besonders betroffenen Bundesländern verlegt. Diese Situation ist während der Corona-Pandemie schon mehrfach eingetreten.
Harte Triage
Im Fall einer harten Triage muss eine Entscheidung getroffen werden, wer die möglicherweise überlebensnotwendige Hilfe – oft in Form der Behandlung auf einer Intensivstation mit der Möglichkeit der künstlichen Beatmung – erhält und wem diese Hilfe verwehrt bleiben muss. Mit dieser harten Triageentscheidung sollen möglichst viele Menschen angesichts knapper Ressourcen bestmöglich behandelt werden und überleben.
Glücklicherweise konnten Fälle einer harten Triage bisher in Deutschland gut vermieden werden.
Differenzierungen in der harten Triage
Der Deutsche Ethikrat unterscheidet in seiner Ad-Hoc-Empfehlung ‚Solidarität und Verantwortung in der Corona-Krise‘ vom 27. März 2020 zwei Arten der harten Triage:
- Triage bei Ex-ante-Konkurrenz
Die Zahl der in einer Klinik gegenwärtig unbesetzten Beatmungsplätze ist kleiner als die Zahl der Patienten, die der Plätze bedürfen. Als Folge muss entschieden werden, an wen die Beatmungsplätze vergeben werden und wer nicht versorgt werden kann. In diesem Fall würden Patienten aufgrund des Mangels nicht gerettet werden können. - Triage Ex-post-Konkurrenz
Alle verfügbaren Beatmungsplätze sind belegt und weitere Patienten können nicht versorgt werden. In dieser Situation könnten beatmete Patienten, bei denen die Überlebenschance gering ist oder aber der Prozess des Sterbens nicht aufgehalten werden kann, vom Beatmungsgerät getrennt werden, um Patienten mit höherer Überlebenswahrscheinlichkeit zu behandeln.
Auch wenn beide Fälle höchst dramatisch sind, sind sie sowohl juristisch als auch moralisch von unterschiedlicher Qualität: Bei der Ex-ante-Konkurrenz werden zwar einige Patienten von den medizinischen Entscheidern aufgrund des Materialmangels nicht gerettet, sie werden aber nicht, wie bei der Ex-post-Konkurrenz, durch den Abbruch einer Behandlung „getötet“. Sofern die Auswahl der Anzuschließenden nach der zufälligen Reihenfolge ihrer Einlieferung oder nach rein medizinischen Kriterien erfolgt, liegt keine Diskriminierung vor.
Das ethische Problem der Triage
Triage ist problematisch, weil sie oft eine Entscheidung über Leben und Tod einschließt und die Gefahr besteht, das Prinzip der Gleichbehandlung aller Patienten außer Kraft zu setzen. Doch wer entscheidet auf welcher Grundlage, welches Leben vordringlich zu retten ist?
In seiner Veröffentlichung formulierte der Deutsche Ethikrat: „Der Staat darf menschliches Leben nicht bewerten, und deshalb auch nicht vorschreiben, welches Leben in einer Konfliktsituation vorrangig zu retten ist. Selbst in Ausnahmezeiten eines flächendeckenden und katastrophalen Notstandes hat er nicht nur die Pflicht, möglichst viele Menschenleben zu retten, sondern auch und vor allem die Grundlagen der Rechtsordnung zu garantieren.“
Die Entscheidung, ob ein Leben lebenswerter oder wichtiger ist, als ein anderes steht daher auch im Konflikt mit Artikel 1 des Grundgesetzes: „Die Würde des Menschen ist unantastbar. Sie zu achten und zu schützen ist Verpflichtung aller staatlichen Gewalt. Das deutsche Volk bekennt sich darum zu unverletzlichen und unveräußerlichen Menschenrechten als Grundlage jeder menschlichen Gemeinschaft, des Friedens und der Gerechtigkeit in der Welt.“
Daher kann es in einer dramatischen Situation wie der Triage sein, „dass die rechtlichen Vorgaben nicht ausreichen und durch ethisch-moralische Kriterien ergänzt werden müssen. Diese können komplementär aber auch im Widerspruch zueinander stehen“, sagt Prof. Dr. Steffen Augsberg vom Deutschen Ethikrat im April 2020.
Unterstützung für medizinisches Personal
Damit das medizinische Personal in der Akutsituation nicht von diesen ethischen Problemen überrascht wird, ist wichtig sich möglichst vorher über eine solche mögliche Situation Gedanken zu machen, um nach möglichst klaren Kriterien und Maßnahmen entscheiden zu können.
Pastoralreferent Ulrich Fink (Diözesanbeauftragter für Ethik und Gesundheitswesen im Erzbistum Köln) erklärt im April 2020 im Interview mit DOMRADIO.DE: In so einer Entscheidungssituation „ist es wichtig, dass die Menschen durch ein festgelegtes und transparentes Verfahren eine Unterstützung bekommen und nicht alleingelassen werden. Vor allen Dingen ist wichtig, wenn es tatsächlich zu einer Situation kommen sollte, was keiner hofft, – dass man also einem Patienten eine Behandlung vorenthält, was dann auch zum Tode führen würde – muss das zum Beispiel auch für die Angehörigen nachvollziehbar sein. Es muss vergleichbar sein, sodass das nicht in der einen Klinik so und in einer anderen Klinik anders entschieden wird.“
Die Ethikkommitees in den Krankenhäusern bzw. in Klinikverbünden sind genau in diesem Situationen präsent, um bei Entscheidungen im Zusammenhang mit bereits erprobten medizinischen oder pflegerischen Behandlungsweisen eine ethische Reflektion einzubringen. Aber bei aller Vorbereitung wäre der tatsächliche Fall einer harten Triage auch hier eine Herausforderung.
Ulrich Fink und seine Kolleginnen und Kollegen stehen den Kliniken aus diesem Grund zusätzlich als Ethikberater zur Verfügung und unterstützen bei ethischen Aspekten in schwierigen Entscheidungen. Im Zusammenhang mit der Corona-Pandemie wurde vom Unterstützungsangebot des Erzbistums, das sich in vielfältiger Weise im Bereich Ethik, Medizin und Pflege engagiert, rege Gebrauch gemacht. „Wir haben viele Rückmeldungen von Ärzten, Ethikkommitees und Krankenhausleitungen bekommen, wie entlastend es für die Mitarbeitenden war, zu wissen, dass sie auf dieses Angebot zurückgreifen konnten. Zum Glück ist es ja nicht zu einer harten Triage gekommen“, resümmiert Fink im November 2021. Aktuell bereitet er sich mit seinem Team aber erneut darauf vor, dass die Situation in den Kliniken wieder dramatisch werden könnte.
Kriterien für eine Triage
Die Deutsche Bischofskonferenz (DBK) hat zum ethischen Dilemma im Zusammenhang mit der Corona-Pandemie Stellung genommen. So formuliert die DBK in ihrer als "Hilfestellung" gedachten "Argumentationsskizze":
„Hinsichtlich der Kriterien ist zunächst klar, dass alle Kriterien, die außerhalb der streng medizinischen Beurteilung der jeweiligen Fallkonstellationen liegen, von vorneherein ausscheiden müssen. Schwieriger wird es bei dem Aspekt, der in aktuellen Diskursen mit dem Begriff der „Systemrelevanz“ bezeichnet wird. Bei strenger Anwendung medizinethischer Kriterien dürfen demnach z. B. auch Angehörige des Gesundheitssystems selbst nicht allein aufgrund dieser Eigenschaft vorgezogen werden. Auch sie unterliegen der ausschließlich medizinischen Beurteilung. Anderenfalls ist einer utilitaristischen Beurteilung unter dem Aspekt des zu erwartenden gesellschaftlichen Nutzens Tür und Tor geöffnet. Das aber verbietet sich angesichts des Grundsatzes, dass jedes Leben gleich wertvoll ist und Menschenleben nicht gegeneinander abgewogen werden dürfen.
Die medizinischen Kriterien selbst lassen sich in die beiden Kategorien Behandlungsbedürftigkeit (Dringlichkeit) und Prognose (therapeutische Erfolgsaussichten) einteilen. Hier ist eine Abwägung erforderlich.“
Allerdings dürften alte und vorerkrankte Menschen bei der Vergabe begrenzter Beatmungsplätze dadurch nicht einseitig benachteiligt werden.
Fazit
„Als Entscheidungskriterien kommen ausschließlich medizinische Aspekte in Betracht, insbesondere aber die Behandlungsbedürftigkeit und die Prognose, die sorgfältig individuell abgewogen werden müssen.“, empfiehlt die Deutsche Bischofskonferenz.
Auch nach der Klage einiger Menschen mit Behinderung beim Bundesverfassungsgericht im Dezember 2021 bleibt die Empfehlung der medizinischen Fachgesellschaften zu Priorisierungsentscheidungen verfassungskonform, nachdem „eine Priorisierung aufgrund des Gleichheitsgebots nicht vertretbar nur innerhalb der Gruppe der COVID-19-Erkrankten und nicht zulässig aufgrund des kalendarischen Alters, aufgrund sozialer Merkmale oder aufgrund bestimmter Grunderkrankungen oder Behinderungen und auch nicht aufgrund des SARS-CoV-2-Impfstatus ist.“ (Stellungnahme der DIVI zum Beschluss des ersten Senats des Bundesverfassungsgerichts zu Benachteiligungsrisiken von Menschen mit Behinderung in der Triage)
Gleichzeitig zollt die DBK dem besonderen Verdienst des medizinischen Personals, das hier in schwieriger Situation nach bestem Wissen und Gewissen handelt, Anerkennung. Für die Mediziner fordert sie daher auch psychosoziale und seelsorgerliche Begleitung.
Nach Bewältigung einer solchen Situation sei nicht nur kritisch zu evaluieren, ob die Prinzipien richtig angewandt wurden, sondern auch, auf welche Weise ein erneutes Eintreten dieser Ultima-Ratio-Situation zukünftig möglichst verhindert werden kann.
Quellen und Links
- https://www.dbk.de/presse/aktuelles/meldung/triage
- https://www.ethikrat.org/mitteilungen/mitteilungen/2020/solidaritaet-und-verantwortung-in-der-corona-krise/
- https://www.domradio.de/themen/corona/2020-04-09/ethikberater-zu-priorisierungsentscheidungen-bei-corona-patienten
- https://www.fr.de/kultur/gesellschaft/corona-pandemie-triage-ethik-entscheidung-leben-tod-13668836.html













